Meningokokken-Impfung für Babys und Kinder
Meningokokken sind Bakterien, die zu einer gefährlichen Meningitis, also einer Hirnhautentzündung, führen können. Wird diese nicht schnell genug behandelt, endet sie in vielen Fällen tödlich oder mit bleibenden Schäden. Aus diesem Grund empfiehlt die STIKO die Impfung gegen Meningokokken C für Kleinkinder im Alter von 12 Monaten – ein fehlender Impfschutz sollte bis zum 18. Geburtstag nachgeholt werden. Auch der Impfschutz gegen Meningokokken B sowie A, W und Y kann sinnvoll sein.
Warum ist die Meningokokken-Impfung so wichtig?
Meningokokken sind bakterielle Krankheitserreger. Bei einer Meningokokken-Infektion kann es zu einer schweren Erkrankung kommen: Innerhalb weniger Stunden stellt sich dann ein lebensbedrohlicher Zustand ein. In den meisten Fällen verursachen diese Bakterien eine eitrige Hirnhautentzündung, eine sogenannte Meningitis. In 1/3 der Fälle gelangen die Bakterien auch in den Blutstrom und vermehren sich hier.1 Man spricht dann von einer Blutstrominfektion, einer sogenannten Sepsis. Etwa 10 % der Erkrankten Personen sterben an der Infektion.1 Nochmals genauso viele tragen dauerhafte Schäden davon. Hier reicht die Bandbreite von Hörverlust über neurologische Schäden bis zu Amputationen.
Um solchen durch Meningokokken bedingten Gefahren vorzubeugen, kommt die Impfung ins Spiel. Grundsätzlich dienen Impfungen dazu die körpereigene Immunabwehr gegen Krankheitserreger zu stärken. Mit der Meningokokken-Impfung kann einer Infektion durch die bakteriellen Erreger Meningokokken vorgebeugt werden. Doch es gibt nicht nur eine einzige Impfung gegen Meningokokken. Das liegt daran, dass es mehrere Varianten von Meningokokken gibt, die in Gruppen unterteilt werden. Daher stammen auch die unterschiedlichen Bezeichnungen wie Meningokokken B, Meningokokken C oder Meningokokken W und Y.
Wann sollte ich mein Baby gegen Meningokokken C impfen lassen?

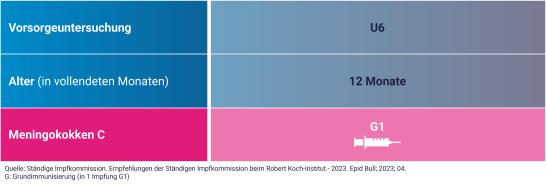
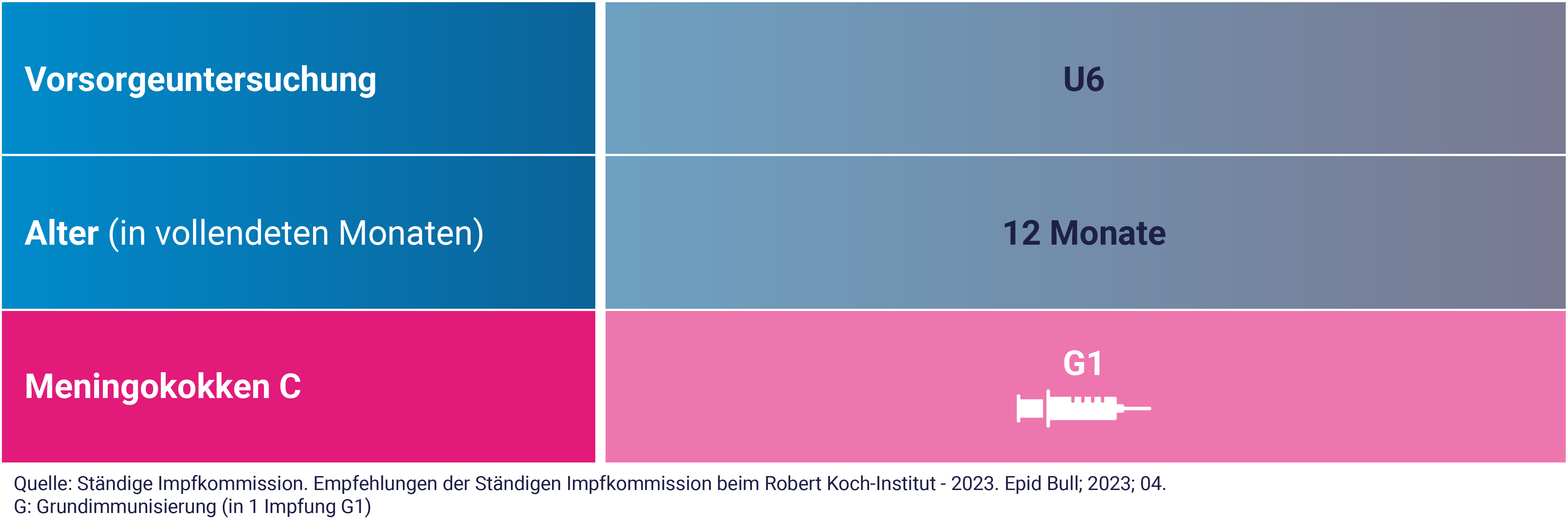
Die Experten von der Ständigen Impfkommission (STIKO) am Robert Koch-Institut (RKI) empfehlen die Impfung gegen Meningokokken C für alle Kinder im Alter von 12 Monaten.
Wie viele Impfungen müssen wann durchgeführt werden?
Die Meningokokken-C-Impfung wird mit nur einer Impfstoffdosis durchgeführt. Je früher im zweiten Lebensjahr du dein Kind impfen lässt, desto schneller kann ein Impfschutz gegen Meningokokken C aufgebaut werden.
Ältere Kinder und Jugendliche, die noch keine Meningokokken-Impfung erhalten haben, sollten diese bis zum 18. Lebensjahr nachholen. Die Kosten werden von den gesetzlichen Krankenkassen für alle Personen vom 1. bis zum vollendeten 18. Lebensjahr übernommen.
Wie kann ich durch die Impfung auch andere schützen?
Die Impfung wirkt sich zudem auf die Ansteckung aus: Ist eine Person gegen Meningokokken-C geimpft worden, scheint sie auch nicht mehr als Träger von Meningokokken-C in Frage zu kommen. Dies ist besonders wichtig, da die meisten Erkrankungen Säuglinge unter einem Jahr betreffen.
In dieser Altersgruppe ist die Impfung jedoch noch nicht empfohlen. Durch eine hohe Impfquote, auch unter Erwachsenen und Jugendlichen, kann sichergestellt werden, dass sich weniger Säuglinge anstecken. Dies nennt man Herdenschutz oder Herdenimmunität.

Der Meningokokken-C Impfstoff ist ein sogenannter konjugierter Impfstoff. Das Antigen ist der Bestandteil gegen den eine Immunantwort ausgebildet wird. Es besteht aus einem Teil der Bakterienhülle der Meningokokken-C-Bakterien. Das Antigen löst allerdings nur eine sehr schwache Immunantwort aus – besonders bei Säuglingen. Deswegen wird ein zusätzliches Molekül mit dem Antigen verbunden (konjugiert). Dadurch kann eine stärkere und länger anhaltende Immunreaktion, vor allem bei Kleinkindern ausgelöst werden.
Welche Nebenwirkungen können bei der Meningokokken-Impfung auftreten?
Das Immunsystem setzt sich mit dem Impfstoff auseinander, um Antikörper zu bilden. Durch diese erwünschte Auseinandersetzung können leichte Beschwerden nach der Impfung wie Rötungen, Schwellungen an der Einstichstelle oder Allgemeinreaktionen wie Fieber, Kopf- und Gliederschmerzen und Unwohlsein auftreten.
Diese Symptome klingen aber in der Regel nach wenigen Tagen wieder ab. Schwerwiegende Nebenwirkungen sind sehr selten.
Genaue Angaben zu Art und Häufigkeit von unerwünschten Arzneimittelwirkungen können auch in der Fachinformation des jeweiligen Impfstoffes nachgelesen werden.2
Welche Meningokokken-Impfungen gibt es noch?
Neben der Unterscheidung in relativ harmlose Stämme und gefährliche (virulente) Stämme werden Meningokokken in unterschiedliche sogenannte Serogruppen eingeteilt. Insgesamt sind 12 verschiedene bekannt. Die Gruppen unterscheiden sich u. a. durch die Moleküle, die sie auf ihrer Oberfläche tragen. In Deutschland kommen hauptsächlich die Serogruppen B, C, W und Y vor.
Neben der Impfung gegen Meningokokken C gibt es auch einen Kombinationsimpfstoff, der gleichzeitig gegen die Gruppe A, C, W und Y immunisiert. Zu den neuesten Meningokokken-Impfstoffen zählen Impfstoffe gegen Gruppe B.
Momentan gehören die Impfungen gegen Meningokokken B oder ACWY noch nicht zu den empfohlenen Standardimpfungen, sie werden aber von der STIKO unter bestimmten Umständen empfohlen. Auch wenn die STIKO diese Meningokokken-Impfungen noch nicht als Standardimpfung empfiehlt, übernehmen einige gesetzliche Krankenkassen bereits die Impfung, nicht nur für Babys und Kinder sondern auch für Jugendliche.
Für wen wird die Meningokokken A-, C-, W-, Y- und B-Impfung oder die Impfung gegen andere Meningokokken-Gruppen empfohlen?
Impfungen gegen weitere Meningokokken-Gruppen können für bestimmte Personengruppen sinnvoll sein. Dies betrifft z. B. Personen mit einer Grunderkrankung des Immunsystems. Durch die Grunderkrankung arbeitet das Immunsystem nicht mehr so effektiv und eine Erkrankung an Meningokokken kann wahrscheinlicher sein. Zum anderen wird die Impfung für Personen, die in Länder mit häufigeren Meningokokken-Erkrankungen reisen, empfohlen.
Die STIKO empfiehlt die Impfung für:
- Menschen mit angeborener oder erworbener Immunschwäche oder Immunsuppression (z.B. bei fehlender Milz) – Impfung gegen Meningokokken A, C, W, Y und B
- Schüler/innen/Studierende vor Langzeitaufenthalten in Ländern mit empfohlener Impfung für Jugendliche bzw. Schüler/innen/Studenten – entsprechend der Impfempfehlungen der Zielländer mit Meningokokken A, C, W, Y und / oder B
- Reisende in Länder, in denen diese Infektionen regelmäßig auftreten, besonders bei engem Kontakt zur einheimischen Bevölkerung – Impfung gegen Meningokokken A, C, W, Y
- gefährdetes Laborpersonal – Impfung gegen Meningokokken A, C, W, Y und B
- Bei Ausbrüchen auf Empfehlung der Gesundheitsbehörden

Viele Krankenkassen übernehmen die Kosten für eine zusätzliche Meningokokken-Impfung. Bezüglich einer Kostenübernahme ist eine Anfrage bei der Krankenkasse sinnvoll. Das Centrum für Reisemedizin hat bietet eine Übersicht der Kostenerstattung von Reiseimpfungen durch Krankenversicherungen erstellt. Informiere dich außerdem am besten bei deinem Arzt ob eine Meningokokken-Impfung gegen die Serogruppen B, A, W oder Y sinnvoll ist.
Was genau sind Meningokokken?
Meningokokken sind auf der ganzen Welt verbreitete Bakterien. Ihr Lebensraum ist allerdings ausschließlich der Mensch. Sie besiedeln dabei den Nasen-Rachen-Raum: Bei ca. 10 Prozent aller Menschen lassen sich die Bakterien nachweisen.4 Bei Jugendlichen kann dieser Wert noch deutlich höher ausfallen: Bis zu 20 Prozent.3
In den meisten Fällen handelt es sich bei diesen Besiedelungen um relativ harmlose Stämme der Bakterien und es kommt zu keinen Krankheitssymptomen.
In diesen Fällen ist die Person ein sogenannter „Träger“ und kann die Bakterien weiterverbreiten.
Es gibt aber auch sehr gefährliche Stämme, die z. B. durch Mutationen entstehen und von Mensch-zu-Mensch weitergegeben werden können. Am häufigsten betroffen von Meningokokken-Erkrankungen sind Kinder unter 5 Jahren sowie ältere Teenager (15 – 19 Jahre).1
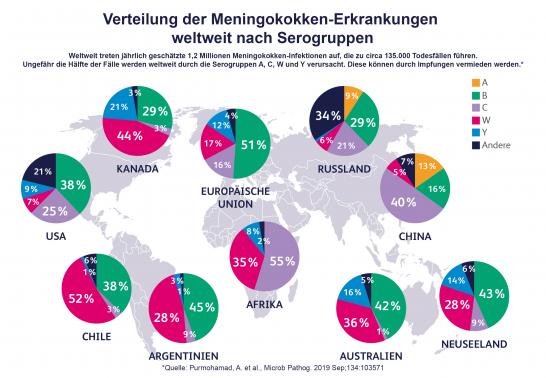
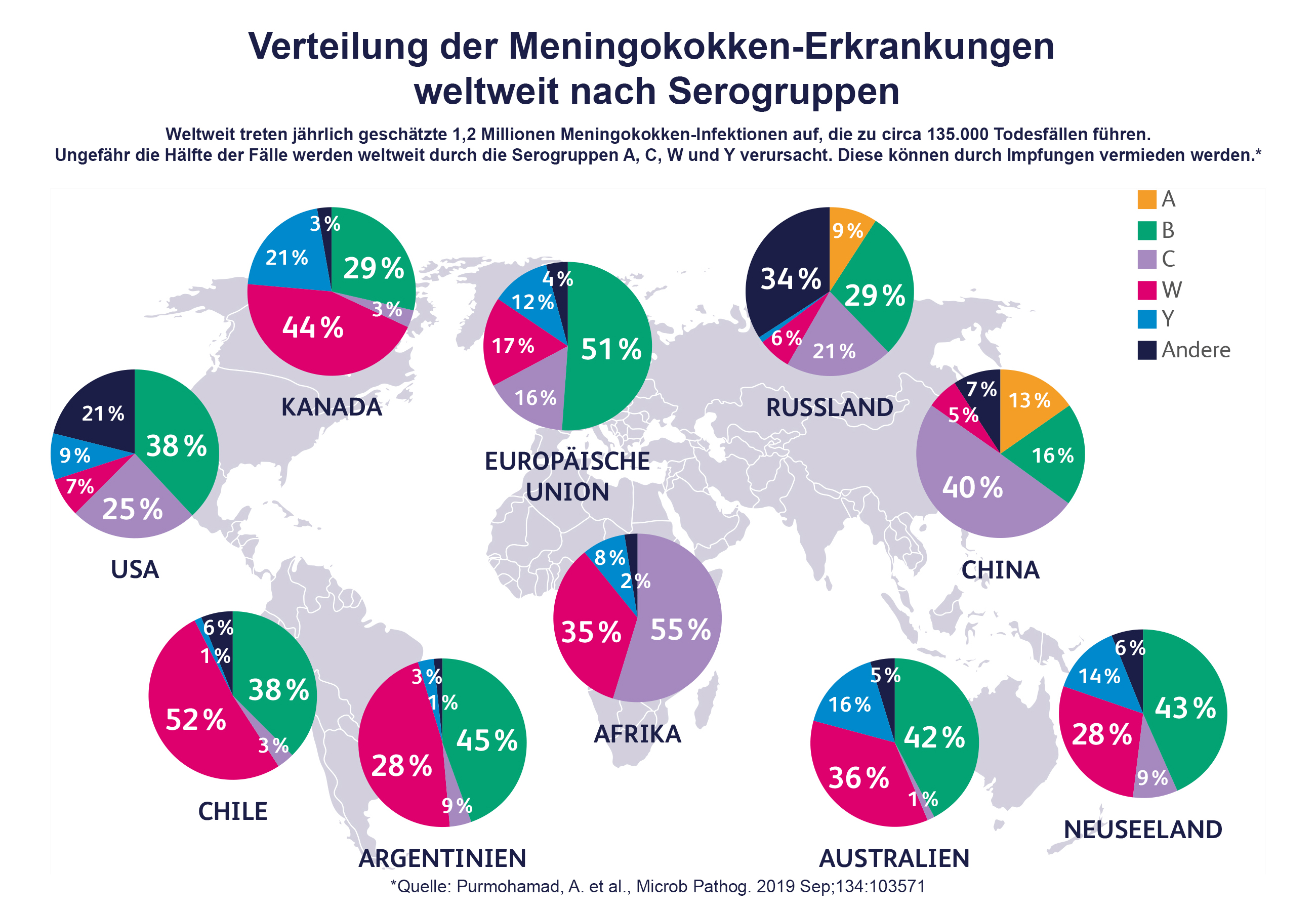
Unterschiedliche Meningokokken-Gruppen in unterschiedlichen Ländern
Überall in Europa werden die häufigsten Erkrankungen durch Meningokokken derselben Serogruppen verursacht. Gemessen an der Einwohnerzahl treten Meningokokken-Erkrankungen in vielen Ländern Europas allerdings häufiger als in Deutschland auf. Dies betrifft vor allem das Vereinigte Königreich (UK), Irland, die Niederland, Kroatien, Frankreich, Dänemark, Schweden, Spanien, Portugal oder Griechenland.4
Außerhalb Europas, können andere Serogruppen eine größere Rolle spielen als in Deutschland. So sind Fälle mit der Serogruppe W in Deutschland noch verhältnismäßig selten zu beobachten, auf anderen Kontinenten, wie in bestimmten Regionen Afrikas oder Südamerikas, jedoch für eine Vielzahl an Fällen verantwortlich. Aufgrund der häufigeren Meningokokken-Erkrankungen – etwa alle 10 Jahre treten Epidemien auf – wird ein Teil Afrikas auch Meningitis-Gürtel genannt. Diese Region besteht aus 25 Ländern der Sub-Saharazone. Für Reisende in diese Region ist eine Impfung mit einem Meningokokken ACWY-Kombinationsimpfstoff empfehlenswert.
Wie kann man sich anstecken?
Die Übertragung auf andere Menschen erfolgt über eine Tröpfcheninfektion: Also beim Niesen, beim Husten oder Sprechen oder auch beim Küssen. Man vermutet, dass dies auch der Grund ist, warum die Bakterien besonders häufig bei Jugendlichen im Nasen-Rachen-Raum vorkommen. Jugendliche haben ein anderes Sozialverhalten als Erwachsene: Man trifft sich oft bei Freunden, in der Schule oder im Sportverein, teilt in der Pause oder auf einer Party auch mal Getränke.
Junge Erwachsenen besuchen häufiger Veranstaltungen, wie Konzerte oder Festivals, an den viele Menschen teilnehmen und die Übertragung von Krankheitserregern erleichtern. Dabei teilt man nebenbei unbewusst manchmal auch Erreger wie die Meningokokken.
Welche Krankheitsanzeichen treten auf?
Der Krankheitsbeginn tritt meistens sehr plötzlich und schnell fortschreitend auf. Hirnhautentzündungen ausgelöst durch Meningokokken zeigen sich z. B. durch Fieber, Kopfschmerzen, Lichtempfindlichkeit, Nackensteifigkeit und starke Schläfrigkeit oder Benommenheit. Das Krankheitsgefühl ist sehr stark ausgeprägt. Bei schweren Fällen macht sich die Erkrankung auch durch punktförmige oder flächige Einblutungen bemerkbar – eine Folge der Störung der Blutgerinnung. Diese Einblutungen treten besonders dann auf, wenn eine Blutstrominfektion vorliegt.
Bei Säuglingen und Kleinkindern können die Beschwerden hingegen weniger deutlich sein – zudem fehlt hier die Nackensteifigkeit. Häufig zeigen sich allgemeine Krankheitssymptome wie Fieber, Erbrechen, Krämpfe, Reizbarkeit oder Schläfrigkeit. In Folge der Hirnhautentzündung kann die Fontanelle – das ist die Spalte zwischen den Schädelplatten der Säuglinge – vorgewölbt oder verdickt sein.
Gut zu wissen: Wie kann eine Blutvergiftung erkennen? Der „Glas-Test“
Mit einem einfachen Test kann man überprüfen, ob es sich nur um einen Hautausschlag oder eine Blutvergiftung handelt:
Drücke ein durchsichtiges Trinkglas auf einen der roten Flecken und beobachte diesen durch den Boden des Glases.
Verschwindet der Fleck? Dann ist es ein Hautausschlag.
Bleibt der Fleck? Sofort zum Arzt! Er könnte durch eine Einblutung ausgelöst und ein Zeichen für eine Meningitis sein.
Bei einem positiven Glas-Test zählt jede Minute. Dein Kind muss sofort in ärztliche Behandlung, um die Ausbreitung der Bakterien schnellstmöglich zu stoppen.
Quellen
1 Robert Koch-Institut, Meningokokken-Erkrankungen (letzter Zugriff am: 19.04.2023)
2 Robert Koch-Institut, Sicherheit von Impfungen (letzter Zugriff am: 19.04.2023)
3 Robert Koch-Institut, Epidemiologisches Bulletin 43/2016 (letzter Zugriff am: 19.04.2023)
4 European Centre for Disease Prevention and Control, Surveillance Atlas of Infectious Diseases